Tak jako Urogenitální tuberkulóza se nazývá tuberkulóza genitourinárního systému. Toto není ani pohlavně přenosná nemoc, ani primární tuberkulózní nemoc. Urogenitální tuberkulóza je jednou z několika možných sekundárních forem tuberkulózy.
Co je to urogenitální tuberkulóza?
Urogenitální tuberkulóza je forma sekundární tuberkulózy, při které jsou ovlivněny orgány genitourinárního systému. Obvykle se vyvíjí v důsledku primární tuberkulózní infekce plic.
Přestože urogenitální tuberkulóza není pohlavně přenosným onemocněním, musí být toto onemocnění nahlášeno jménem. V zemích střední Evropy lze urogenitální tuberkulózu pozorovat jen velmi zřídka. Většina nemocí se vyskytuje ve dvou věkových skupinách. Na jedné straně jsou to pacienti ve věku 25 až 40 let a na straně druhé starší pacienti, zejména obyvatelé domovů pro seniory.
Také v Německu je pozorováno jen relativně málo případů urogenitální tuberkulózy. V roce 2006 bylo například na celostátní úrovni zaznamenáno 1 091 případů tuberkulózy, ve kterých byly postiženy orgány mimo plíce (extrapulmonární tuberkulóza). Z nich však bylo jen 27 případů nebo 2,5 procent tuberkulózy genitourinárního systému.
příčiny
Tuberkulóza se zpočátku projevuje jinde; takzvané primární zaměření je často v plicích. S postupujícím onemocněním však mohou patogeny tuberkulózy napadnout i jiné orgány, do kterých obvykle pronikají krevním oběhem.
V důsledku toho se může vyvinout sekundární nebo orgánová tuberkulóza. Pokud jsou ledvinami, nadledvinami, dolním močovým traktem a močovým měchýřem nebo pohlavními orgány zasaženy takovým rozšířením patogenů tuberkulózy z primárního ohniska, vyvíjí se urogenitální tuberkulóza.
Typické příznaky a příznaky
- většinou bez příznaků
- Pocit bolesti a pálení při močení
- Bolest v boku
- Krev v moči
- zácpa
- Nadýmání
- Intermenstruační krvácení nebo poruchy menstruačního cyklu u žen
Diagnóza a průběh
Asi dvacet procent nemocí Urogenitální tuberkulóza způsobit nepohodlí postiženému pacientovi. Pokud se objeví příznaky, mají tendenci být netypické, jako je nepohodlí při močení, bolest boku a jiná bolest, pyurie nebo krev v moči, stejně jako nadýmání a zácpa.
U žen byly také pozorovány poruchy krvácení nebo menstruace. Pokud je postižená epididymie člověka, mohou se objevit bolestivé otoky a zarudnutí. K diagnostice urogenitální tuberkulózy se používají různé metody. Tuberkulinový test zde hraje důležitou roli, ale není přesvědčivý, a proto musí být kombinován s jinými diagnostickými metodami.
Rentgen hrudníku se používá k určení, zda má pacient primární tuberkulózu plic. Dalšími diagnostickými postupy jsou kulturní detekce patogenů Tbc v moči, která trvá asi čtyři týdny, polymerázová řetězová reakce (PCR) pro detekci patogenu v moči, urografie, laparoskopie a detekce patogenů v histologických vzorcích pomocí polymerázové řetězové reakce (PCR) ).
U žen s podezřením na urogenitální tuberkulózu existuje také možnost detekce patogenu v menstruační krvi nebo biopsie děložní sliznice.
Na začátku urogenitální tuberkulózy vznikají v tkáni ledvin nebo jiných urogenitálních orgánech tzv. Minimální léze. V důsledku toho se vytvoří kaskádovitý tuberkulom, který se postupem času vyvine v kalcifikovanou oblast. Další průběh nemoci do značné míry závisí na imunitní situaci postiženého pacienta.
Jak urogenitální tuberkulóza postupuje, zvyšují se centrální usazeniny tkání (nekróza) a kalcifikace v ledvinách. Úzké spojení nekrotizujících oblastí a dutinového systému v ledvinách podporuje rozvoj deformit. Mohou se například tvořit kalichové jeskyně, ledvinové kalichy, papilární nekróza, ale také stenóza kalichového krku nebo zúžení ledvinové pánve. Konečným stadiem tuberkulózy ledvin je tzv. Putty ledvina.
V této fázi se orgán skládá téměř výhradně z nekrózy pláště a zcela ztratil svou funkci. Pokud v důsledku urogenitální tuberkulózy, zjizvení forem v močovodech, může to vést k zácpě v moči a v nejhorším případě k hydronefróze, což může také vést ke ztrátě funkce postižené ledviny.
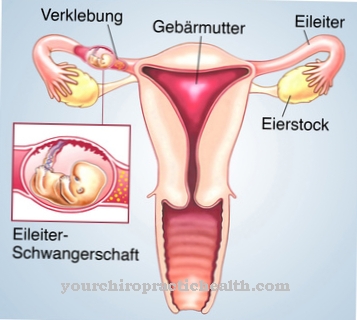
Kromě problémů popsaných v ledvinách a močových cestách se může urogenitální tuberkulóza projevit také u ženských nebo mužských pohlavních orgánů. U žen je sliznice vejcovodu téměř vždy postižena na obou stranách a infekce se šíří do dělohy. Když infekce dosáhne děložní dutiny, často to vede k neplodnosti.
V rozvojových zemích, jako je Bangladéš nebo Indie, je urogenitální tuberkulóza jednou z nejčastějších příčin neplodnosti u žen a v dřívějších letech byla tuberkulóza ženských pohlavních orgánů často zjištěna náhodně v průběhu diagnostiky sterility. U mužů mohou patogeny tuberkulózy dosáhnout epididymis přes krevní oběh, někdy bez postižení ledvin.
Patogeny se mohou také šířit do varlat a prostaty prostřednictvím semenných kanálků. Pokud tuberkulóza postihuje pohlavní orgány, je třeba očekávat, že toto onemocnění povede k neplodnosti přibližně u devíti z deseti případů.
Komplikace
Urogenitální tuberkulóza nemusí v žádném případě vést ke symptomům nebo komplikacím. V některých případech to může být zcela bez příznaků, takže je z tohoto důvodu diagnostikována relativně pozdě. U mnoha postižených však vede urogenitální tuberkulóza k velmi silné bolesti při močení.
Tyto bolesti pálí a mají velmi negativní vliv na psychický stav pacienta, takže někdy může dojít k depresi nebo jiným psychickým rozrušením. Může se také vyskytnout bolest boku a ztěžovat každodenní život postižené osobě. Moč je krvavá při urogenitální tuberkulóze, což může také vést k záchvatu paniky.
Toto onemocnění také vede k nadýmání nebo zácpě a enormně snižuje kvalitu života pacienta.U žen může toto onemocnění také vést k těžkému menstruačnímu krvácení a bolesti. Ve většině případů lze urogenitální tuberkulózu léčit relativně snadno pomocí léků.
Žádné zvláštní komplikace nelze očekávat. Dotčené osoby jsou však závislé na dlouhodobém užívání léků. Pokud je léčba úspěšná, nedojde k negativnímu snížení délky života pacienta.
Kdy byste měli jít k lékaři?
Vzhledem k tomu, že se urogenitální tuberkulóza nemůže uzdravit sama, měla by se postižená osoba poradit s lékařem při prvních příznacích nebo příznacích nemoci. Další komplikace nebo další zhoršení příznaků lze zabránit pouze včasnou diagnózou a léčbou. Pokud pacient trpí bolestivým močením, je třeba kontaktovat lékaře. Obvykle se vyskytuje mírný pocit pálení nebo svědění.
V mnoha případech je urogenitální tuberkulóza také patrná u krvavé moči. Někteří lidé také trpí zácpou nebo nadýmáním, a tedy výrazně sníženou kvalitou života. U žen může urogenitální tuberkulóza také vést k intermenstruačnímu krvácení nebo k narušenému cyklu. Pokud příznaky přetrvávají a nezmizí samy, je třeba kontaktovat lékaře. Urogenitální tuberkulózu může urolog zpravidla dobře léčit.
Léčba a terapie
Standardní manipulace Urogenitální tuberkulóza probíhá dnes kombinační terapií. Obvykle se používají isoniazid, rifampicin a pyrazinamid. V případě potřeby lze tyto účinné látky také kombinovat s ethambutolem. Terapie musí pokračovat důsledně po delší dobu. Obvykle lze předpokládat šest měsíců.
Pokud je léčba neúčinná, je obvykle nutná chirurgická resekce. To platí zejména v případě, že urogenitální tuberkulóza vedla k vývoji putty ledvin nebo hydronefrózy.
Zde najdete své léky
➔ Léky na zdraví močového měchýře a močových cestprevence
Od roku Urogenitální tuberkulóza Pokud jde o sekundární onemocnění, není přímá prevence možná. Nejúčinnější profylaxe proto spočívá v zabránění primární infekci nebo její diagnostice co nejdříve.
Čím dříve je objevena a léčena primární infekce tuberkulózy, například v plicích, tím nižší je riziko, že se patogeny usadí a že se vyvine orgánová tuberkulóza, jako je urogenitální tuberkulóza.
Následná péče
Následná péče po překonání urogenitální tuberkulózy závisí na použité terapii. Protože se nejedná o primární, ale o sekundární onemocnění, nehrozí žádné riziko infekce, což zjednodušuje chování při léčbě drogami, které může trvat až 18 měsíců. Obvykle se onemocnění léčí během dlouhodobé terapie.
Je zásadní, aby pacient přísně dodržoval pokyny k užívání léku, i když je to spojeno s nepříjemnými vedlejšími účinky. Následná péče po úspěšné medikaci je pak zaměřena hlavně na posílení imunitního systému těla, aby se co nejvíce zabránilo relapsům. Přes skutečné nebo zjevné hojení urogenitální tuberkulózy, další následná léčba spočívá v sebepozorování.
Pokud se objeví příznaky, které naznačují možný návrat choroby, může situace objasnit celá řada vyšetřovacích metod. Pak se ukáže, zda se jedná o falešný poplach nebo zda je dotčen jeden z dotčených orgánů. V některých případech pak mohou vyvstat ještě pokročilejší zjištění.
Naznačují potřebu okamžitých opatření. To může spočívat nejen v obnovené medikační fázi, ale chirurgické zásahy mohou být také nezbytné k odstranění stenóz nebo k přerušení a zastavení progrese urogenitální tuberkulózy v určitých orgánech. Tyto závažné případy také vyžadují souběžnou léčbu léky.
Můžete to udělat sami
Urogenitální tuberkulóza je léčena drogami. Nejdůležitějším svépomocným opatřením je dodržování lékařských pokynů pro užívání léků. Typicky používané přípravky, jako je isoniazid nebo rifampicin, často způsobují vedlejší účinky, jako jsou gastrointestinální poruchy nebo alergie. Pokud si všimnete stížností tohoto druhu, doporučuje se navštívit lékaře.
Po šesti měsících kombinované terapie by měla urogenitální tuberkulóza ustoupit. Pokud léčba nefunguje, je nutný chirurgický útok. Po operaci musí být chirurgická rána pečlivě sledována, aby bylo možné rychle léčit jakýkoli zánět nebo krvácení. V případě komplikací platí i rychlé lékařské vyjasnění. Zároveň by pacienti měli postiženou oblast dobře vychladnout a pečlivě o ni pečovat. Lékař může předepsat vhodné dezinfekční prostředky, kterými lze ránu optimálně léčit. V případě potřeby lze také použít přírodní prostředky z homeopatického pole. Toto musí být nejprve projednáno s ošetřujícím lékařem.
Urogenitální tuberkulóza může významně snížit pohodu, a proto se po nemoci soustřeďuje na opětovné získání kvality života. Pacienti nyní mohou obnovit koníčky, životní návyky a profesionální činnosti, které byly během několika měsíců léčby zanedbávány.

.jpg)










.jpg)