Tak jako Papillitida je podtyp zánětu zrakového nervu, ve kterém je zrakový nerv poškozen ve svém průběhu na tzv. hlavě zrakového nervu (papilla). Papillitida způsobuje poruchy zraku až do úplné ztráty zraku včetně.
Co je papillitida?

© elvira fair - stock.adobe.com
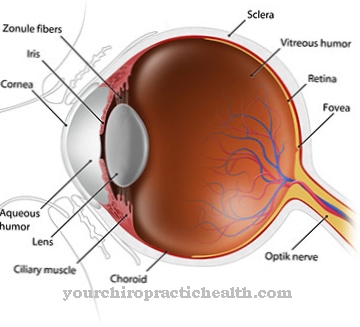
Při zánětu zrakového nervu se rozlišuje mezi různými poddruhy v závislosti na místě zánětu. Z jednoho Papillitida člověk mluví, když se nemocná část zrakového nervu nachází v oku. Zánětlivé reakce se projevují v hlavě zrakového nervu - v místě, kde se nervové šňůry vnitřní sítnicové vrstvy hromadí a vycházejí z oka jako optický nerv. Optický nerv je zodpovědný za přenos signálů vizuální informace do mozku.
Zpomalení přenosu informací v důsledku zánětu tedy vede ke snížení zraku. Zánět může také způsobit trvalé poškození zrakového nervu. Nejvyšší výskyt papillitidy je u dospělých mezi 20 a 50 lety. Statisticky však ženy onemocní častěji než muži.
příčiny
Co přesně způsobuje zánět v hlavě zrakového nervu, nelze ve většině případů jasně vysvětlit. Papillitis lze připsat zánětlivým onemocněním, alergiím a autoimunitním onemocněním, ale také infekcím nebo otravě. Šíření zánětu ze sousedních anatomických struktur, jako je oční dutina, paranazální dutiny nebo základ lebky, může vést k papillitidě.
U dětí se zánět hlavy zrakového nervu obvykle vyskytuje v souvislosti s infekcí horních cest dýchacích. U dospělých však obvykle v souvislosti se zánětem cévních stěn (vaskulitida) nebo mozku (encefalitida). Bakteriální a virové infekce (jako je skvrnitá horečka, syfilis, malárie a záškrt) mohou také způsobit zánět papily.
Autoimunitní onemocnění, jako je Crohnova choroba, Wegenerova choroba nebo lupus erythematodes, jsou také považovány za spouštěcí faktory. Jiné příčiny zahrnují metabolická onemocnění (např. Diabetes mellitus) a otravu methanolem, chininem nebo těžkými kovy.
Příznaky, onemocnění a příznaky
Typickými příznaky papilitidy jsou akutní poruchy zraku. Postižení mají sníženou zrakovou ostrost a snížené vnímání barev a kontrastů. Možné jsou také deficity centrálního zorného pole (centrální skotoma). S touto kvazoslepostí se uprostřed vizuálně zachycený imobilním okem objeví černošedá skvrna.
Zánět a související zrakové postižení jsou obvykle postiženy pouze jedním ze dvou očí. Kromě toho si pacienti stěžují na bolestivý pocit tlaku v zadní části oční bulvy. Zánětlivé procesy se mohou šířit i do motorických nervů, což vede k bolesti při pohybu očí.
Může být také bolestivá citlivost na tlak a světlo. Šíření zánětlivé bolesti může také vyvolat hluboké bolesti hlavy. Příznaky mohou být zhoršeny zvýšenou tělesnou teplotou v důsledku horkých lázní, saun nebo cvičení.
Diagnóza a průběh nemoci
Průběh onemocnění papilitidy je jiný. Typicky, jak se zánět léčí, symptomy se snižují. Přes urychlení procesu hojení léky může několik týdnů nebo měsíců uplynout, než se příznaky uvolní. Vážný zánět naopak může vést k trvalým zrakovým vadám nebo slepotě zasaženého oka v důsledku trvalého poškození hlavy zrakového nervu.
Diagnóza zánětu zrakového nervu je obecně obtížná. Lékařská anamnéza pacienta je předem vyjasněna na základě anamnézy pacienta. Při klinickém vyšetření je postižené oko vyšetřeno. Citlivost na bolest může být testována ručním působením tlaku na oční bulvu. Při oftalmoskopickém vyšetření oftalmoskopem je vidět mírně oteklá, rozmazaná a zarudlá hlava zrakového nervu.
Reakci žáka lze stanovit pomocí testu střídavé expozice. V důsledku zánětu je pupilární reflex postiženého oka pomalý, což se projevuje ve výrazně rozšířené zornici. Kromě toho lze selhání centrálního zorného pole určit jako součást měření zorného pole (perimetrii).
Odvozením vizuálně evokovaných potenciálů (VEP) se hodnotí také optický nerv. U papillitidy je odhalena zpožděná rychlost vedení nervů. Pro další diagnostiku jsou k dispozici zobrazovací postupy, jako je zobrazování magnetickou rezonancí (MRT) nebo počítačová tomografie (CT).
Komplikace
Různé zánětlivé faktory mohou být odpovědné za zánět svazků optických nervů v jejich výstupním bodě z oční bulvy, papily. Přesná příčina papilitidy, jak se nazývá zánět nervů, není vždy rozpoznána. Hlavními příčinami jsou infekce a ložiska zánětu v okolních tkáních, otrava, alergie nebo autoimunitní reakce imunitního systému. Metabolická onemocnění, jako je diabetes mellitus, mohou také vyvolat papilitidu.
Komplikace, které se objevují v souvislosti s papillitidou, jsou defekty centrálního zorného pole, které, pokud se základní onemocnění neléčí, mohou vést k zaslepení postiženého oka. V případech, kdy se základní onemocnění léčí bez léčby, se komplikace papilitidy také vyřeší bez léčby.
Zvláštní pozornost se věnuje příčinným faktorům, jako je diabetes mellitus a autoimunitní onemocnění, která se zhoršují, pokud se neléčí. Například u diabetu typu 2 nebo 1 je nesmírně důležité, aby hladina cukru v krvi byla dobře kontrolována a kontrolována, aby se zabránilo papilitidě a poškození cévní stěny tepen a arteriol.
Aby se zabránilo dalším komplikacím, je průběh autoimunitních onemocnění také důležitý pro cílená terapeutická opatření.Například rozpad myelinových pouzder svazených optických nervů v důsledku autoimunitního onemocnění není v pokročilém stádiu reverzibilní, takže v tomto případě není možné úplné obnovení vidění.
Kdy byste měli jít k lékaři?
Ztráta zraku je v zásadě důvodem k obavám. Pokud přetrvávají i přes zotavovací fázi nebo dobrý noční spánek, měl by být konzultován lékař. V mnoha případech může být snížené vidění spuštěno kvůli přepracování nebo přetížení. Zde po dostatečném odpočinku a ochraně dochází k úplné regeneraci obvyklého vidění.
V případě akutní ztráty zraku by měl být lékař neprodleně konzultován. Lékařovi by měla být předložena snížená ostrost zraku a snížené vnímání kontur nebo barev. Pokud si v zorném poli všimnete černé nebo šedé skvrny, považuje se to za známku nemoci.
Pokud bolest nastane, jakmile jsou oči posunuty, měl by být konzultován lékař. Citlivost na světelné podněty nebo mírný tlak na oko by měla být vyšetřena a ošetřena. Lékař je také vyžadován v případě bolesti hlavy, zvýšeného rizika pádů nebo úrazů nebo psychologických nesrovnalostí.
Papillitida je charakterizována zvýšením příznaků, jakmile jsou prováděny sportovní aktivity nebo je-li dotyčná osoba v prostředí se zvýšenou teplotou okolí. Náhlá neschopnost vidět v sauně nebo horké lázni by proto měla být neprodleně předložena lékaři. Pokud chování vykazuje agresivní tendence nebo roztržení, je třeba objasnit příčinu.
Terapie a léčba
Léčba papilitidy je založena na spouštění zánětlivého procesu. V závislosti na příčině nebo základním primárním onemocnění mohou být přijata neurologická nebo interní opatření. Léková terapie protizánětlivými kortikosteroidy (např. Kortizon) urychluje řešení zánětu a je často nezbytná v případě těžkého zánětu, aby se zabránilo dlouhodobému poškození.
Pro léčbu vysokými dávkami kortikosteroidů však nesmí být přítomna žádná další onemocnění, jako je tuberkulóza, žaludeční vředy, diabetes mellitus nebo vysoký krevní tlak. Protizánětlivá léčiva jsou podávána orálně, ale mohou být také podávána intravenózně v souvislosti s vysokými dávkami a pro rychlejší účinnost. Příjem kortizonu může mít vedlejší účinky, a proto není bez rizika závislý na základním onemocnění.
Mezi vedlejší účinky patří přírůstek hmotnosti, osteoporóza, zadržování vody a oslabený imunitní systém. Pokud je příčina papilitidy považována za infekční, je příslušný patogen léčen antibiotiky nebo antivirotiky. Šance na zotavení jsou obecně dobré, pokud jsou příčiny a příznaky zánětu rychle léčeny. Pokud je však léčba zahájena se zpožděním, lze však očekávat delší zánět, větší komplikace a tím pádem i horší prognózu.
Zde najdete své léky
➔ Léky na poruchy zraku a oční potížeVýhled a předpověď
Papillitida nabízí relativně dobrou prognózu. Zrak se často zhoršuje postupně, často v důsledku infekce, a zhoršuje se za týden nebo dva předtím, než se choroba dostane ven. Při včasné terapii zánět optického nervu ustupuje během čtyř až pěti týdnů. Mnoho pacientů však hlásí přetrvávající problémy s viděním barev a kontrastů. Atypické formy často zanechávají závažné vizuální problémy.
Pokud papilitida zůstává neléčena, může dojít ke ztrátě papil očního nervu. Pokud papila očního nervu zmizí, zrak zůstává přísně omezen. Vyhlídka na zotavení je tedy dána pouze s časným ošetřením. Kvůli špatnému zraku je kvalita života pacientů během nemoci omezená. Oproti tomu se střední délka života nesnižuje. Papilitida je však často spojena s roztroušenou sklerózou, která obvykle má závažný průběh a je spojena s dalšími zdravotními komplikacemi.
Prognózu papillitidy provádí oftalmolog nebo neurolog. Prognóza je založena nejen na době diagnózy, ale také na obecném stavu pacienta a na ochotě používat různé léčebné metody.
prevence
Protože spouštěče papilitidy zůstávají ve většině případů nevysvětlitelné, neexistuje žádné jasně identifikovatelné a účinné preventivní opatření. Pravidelné oftalmologické vyšetření se však doporučuje u odpovídajících základních onemocnění.
Následná péče
Ve většině případů má postižená osoba k dispozici pouze omezená přímá následná opatření. Z tohoto důvodu je časná diagnóza tohoto onemocnění velmi důležitá, takže lze předejít dalším komplikacím. Papilitida se nemůže uzdravit sama, takže postižená osoba může zcela ztratit zrak, pokud není nemoc včas ošetřena.
Většina pacientů je závislá na příjmu různých léků, které mohou zmírnit a omezit příznaky. Dotyčná osoba by měla vždy věnovat pozornost správnému dávkování a pravidelnému příjmu léku, aby se příznaky trvale a správně zmírnily. Při užívání antibiotik je třeba také poznamenat, že nesmí být užíván společně s alkoholem.
Pravidelné kontroly a vyšetření lékařem jsou také velmi důležité a mohou zabránit dalším komplikacím. Přímá predikce dalšího průběhu papilitidy obvykle není možná, protože to do značné míry závisí na době diagnózy a závažnosti symptomů. V některých případech toto onemocnění také snižuje délku života postižených.
Můžete to udělat sami
Papillitida se obvykle léčí pomocí kortizonu. Pacient může podporovat terapii kortizonem udržováním úzké konzultace s lékařem během terapie a informováním ho o všech doprovodných příznacích. Při podávání vysokých dávek kortizonu je zvláště důležité pečlivé sledování, protože existuje zvýšené riziko nežádoucích účinků a interakcí.
Kromě toho je důležité chránit oči. Zamezte přímému slunečnímu světlu a kontaktu s agresivními přípravky pro péči. Pacienti by měli dostatek spánku a vyhnout se stresu. V případě potřeby musí být strava dočasně změněna. Jemné potraviny podporují imunitní systém a pomáhají bojovat proti příčinným patogenům. Pokud je papillitida způsobena autoimunitním onemocněním, je třeba provést další změny. Odpovědný lékař obvykle poskytne pacientovi potřebné tipy a v případě potřeby může zavolat jiné odborníky.
Pokud i přes všechna opatření znovu nastanou problémy, musí být informován lékař. V případě vážných onemocnění by měla být všechna opatření svépomoci předem konzultována s lékařem. Použití alternativních nápravných opatření se nejlépe provádí po konzultaci s odborníkem.







.jpg)



.jpg)