Osteomyelofibróza je velmi vzácné, chronické a nevyléčitelné onemocnění kostní dřeně. To je spojeno se zvyšujícím se omezením tvorby krvinek, což vede k různým komplikacím, jako je anémie, krvácení a zvýšené riziko infekce.
Co je osteomyelofibróza?

© freshidea - stock.adobe.com
Osteomyelofibróza (taky chronická idiopatická myelofibróza, Osteomyeloskleróza nebo primární myelofibróza) patří mezi tzv. chronická myleoproliferativní onemocnění. Vyznačují se nadprodukcí krevních buněk buňkami vytvářejícími krev v kostní dřeni, tzv. Hematopoetickými kmenovými buňkami.
U osteomyelofibrózy se v rané fázi onemocnění zvýší zejména leukocyty a trombocyty. V dalším průběhu onemocnění se v kostní dřeni vytváří stále více vláknitá pojivová tkáň, což v dlouhodobém horizontu vede ke skleroterapii tkáně kostní dřeně vytvářející krev. Tvorba krve je posunuta na slezinu a játra, které jsou proto výrazně zvětšeny.
Protože tyto nemohou zcela kompenzovat normální tvorbu krve v kostní dřeni, vyvíjí se výrazná anémie (anémie). Osteomyelofibróza je velmi vzácné onemocnění s incidencí 0,6 až 1,5 na 100 000 obyvatel nebo 1200 nových případů ročně. Ženy jsou postiženy častěji než muži. Průměrný věk nástupu je mezi 60 a 65 lety.
příčiny
Příčiny a etiologie osteomyelofibrózy nebyly dosud objasněny. Toto onemocnění se vyskytuje jako primární nebo idiopatická forma nezávisle nebo jako sekundární důsledek jiného onemocnění, které mění kostní dřeň. Při primární osteomyelofibróze se předpokládá získaný genetický defekt.
V 50 procentech případů lze detekovat mutaci typickou pro chronické myeloproliferativní choroby - tzv. Mutaci JAK2. Kromě toho jsou jako možné příčiny diskutovány faktory, jako je expozice ionizujícímu záření nebo chemickým látkám, jakož i další, dosud nevysvětlující ovlivňující faktory.
Základními onemocněními sekundární formy jsou zejména esenciální trombocytémie (výrazně zvýšený nárůst krevních destiček) a polycythemia vera (výrazně zvýšená tvorba červených krvinek).
Příznaky, onemocnění a příznaky
Osteomyelofibróza je charakterizována postupným nástupem a pomalým vývojem příznaků. Klinicky se onemocnění projevuje na základě charakteristické trojice abnormální proliferace pojivové tkáně (fibróza dřeně) s obliterací tkáně kostní dřeně vytvářející krev, vytlačením krve ve slezině a játrech (extramedulární hematopoéza) a zvětšením sleziny (splenomegálie) v důsledku vytěsněné krve.
V důsledku velmi zvětšené sleziny se sousední orgány, zejména střevní oblasti, přemístí. Pohyb střev (peristaltika) je omezen. Existují různé, někdy se měnící příznaky, jako je pocit tlaku v levém horním břiše, zvyšující obvod břicha a pálení žáhy. Zvýšení tlaku v břiše vede ke zlomeninám (kýly slabiny, pupku nebo žaludku) a tlaku na žlučovod a krevní cévy.
Nadměrně zvětšená slezina také filtruje příliš mnoho krvinek z periferní krve (hypersplenismus). Protože slezina a játra nemohou úplně nahradit kostní dřeň, je tvorba krevních buněk v dalším průběhu omezena. Oba procesy vedou k prudkému poklesu všech krevních buněk (pancytopenie) a ke zvýšené tendenci ke krvácení a náchylnosti k infekci. V některých případech je játra také mírně zvětšená. Obecnými příznaky jsou často ztráta chuti k jídlu se snížením hmotnosti, snížená výkonnost a občasná horečka a noční pocení.
Diagnóza a průběh nemoci
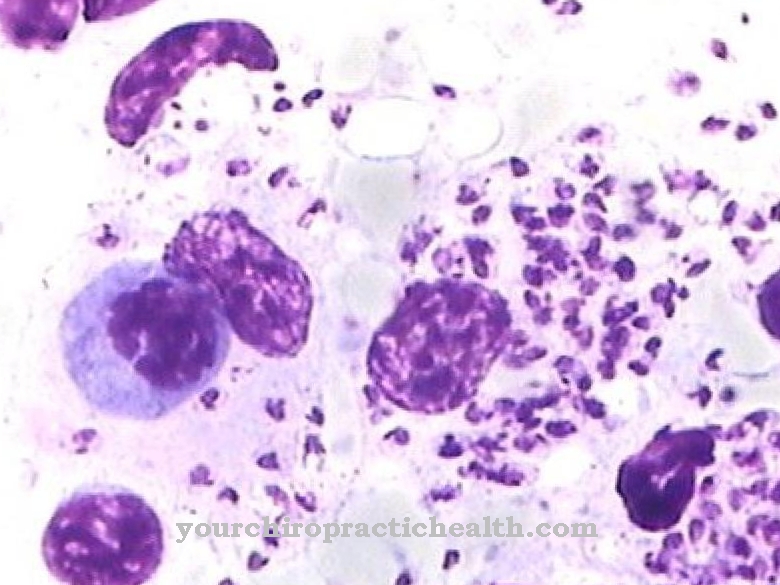
Diagnóza je často prováděna náhodou kvůli zvětšené a proto bolestivé slezině nebo jako součást rutinního krevního testu. V rané fázi krevní obraz vykazuje značně zvýšený počet bílých krvinek (leukocytóza) a zvýšenou tvorbu nových krevních destiček (trombocytóza), zatímco červené krvinky (erytrocyty) jsou většinou normální.
V pozdní fázi lze v krevním obrazu detekovat pancytopenii, ve které se ve všech třech buněčných řadách snižuje tvorba krve. Kromě toho se v krevním nátěru objevují nezralé prekurzory bílých a červených krvinek v důsledku extramedulární tvorby krve (tzv. Leukoerytroblastický krevní obraz). Kromě toho lze detekovat charakteristickou mutaci JAK2.
Diagnosticky rozhodující je propíchnutí kostní dřeně, se kterým není získána žádná nebo jen velmi malá kostní dřeň (tzv. Punctio sicca nebo „suchá dřeně“). Následující tkáňové vyšetření ukazuje fibrózu dřeně. Sonografie může posoudit zvětšení sleziny a jater.
Rentgen může vykazovat nadměrnou akumulaci vápnité kostní hmoty (sklerózy) v oblasti páteře. Průběh a prognóza nevyléčitelné nemoci jsou velmi proměnlivé a musí být hodnoceny individuálně. Prognóza primární formy je lepší než prognóza sekundární. Celkově je doba přežití v průměru pět let.
Komplikace
Osteomyelofibróza je maligní onemocnění krevního systému. Jejich prognóza se však velmi liší. Smrt může nastat v kterékoli fázi onemocnění v důsledku závažných komplikací. V rámci terapie je však možné výrazné snížení rizika komplikací. V rané fázi onemocnění se často vyvíjejí trombózy, což může vést k embolizacím se smrtelnými následky.
To je způsobeno velmi vysokou mírou dělení buněk tvořících krev. Později dominuje prudký pokles počtu různých krvinek, který se nazývá pancytopenie. Krevní tvorba pak již nedochází v kostní dřeni, ale ve slezině a játrech. Z tohoto důvodu se splenomegálie a hepatomegálie vyskytují v pozdní fázi osteomyelofibrózy. Slezina a játra se tedy velmi zvětší.
Jako komplikace splenomegálie se vyskytuje hypersplenismus s konstantní anémií, zvýšená tendence ke krvácení a zvýšené riziko infekcí. Kromě toho je hypersplenismus velmi bolestivý, protože velikost sleziny může vytlačit sousední orgány. Pokud se neléčí, je tento stav někdy fatální. Kromě toho může v pozdním stádiu dojít k tzv. Vysokému nárůstu.
To vede k agresivní leukémii se smrtelným následkem v důsledku zvýšené tvorby nezralých myolytických a lymfatických krvinek. Kromě leukémie jsou infekce nejčastějšími fatálními komplikacemi osteomyelofibrózy.
Kdy byste měli jít k lékaři?
Lidé, kteří mají obecný pocit nemoci s rostoucí tendencí, by se měli poradit s lékařem. Pokud se v oblasti horní části těla vyskytuje otok, zvyšuje se obvod břicha nebo pálení žáhy, je nutné, aby lékař objasnil příznaky. Snížení výkonu, horečka, vnitřní slabost a ztráta chuti k jídlu jsou příznaky zdravotní poruchy. Návštěva lékaře je nutná, pokud je v oblasti pupku nebo žaludku pocit tlaku nebo zlomeniny.
Střevní nepohodlí nebo opakovaný hluk v gastrointestinální oblasti jsou považovány za neobvyklé. Měl by být konzultován lékař, aby mohl být zahájen výzkum příčiny. Osteomyelofibróza se vyznačuje pomalým nárůstem příznaků a současným snížením kvality života. Tento proces je popsán pacienty jako plíživé a probíhá po dobu několika měsíců. Pokud již nelze plnit denní povinnosti, snižuje se účast na společenském a společenském životě a snižuje se blahobyt, musí být o vývoji informován lékař.
Noční pocení, změny pojivové tkáně, nepravidelnosti srdečního rytmu a poruchy oběhu by měly být předloženy lékaři. Pokud se objeví trombóza, je dotyčná osoba ohrožena. Je nutná co nejrychlejší lékařská péče, aby nedošlo k trvalému poškození zdraví nebo předčasné smrti.
Léčba a terapie
U osteomyelofibrózy není možná kauzální terapie. Protože se krevní kostní dřeň stále více ničí, může dlouhodobě léčit pouze alogenní transplantace kmenových buněk krve. Avšak vysoce riziková transplantace je prováděna pouze u mladších 60 let, kteří nemají žádné významné komorbidity.
Šance na úspěch jsou také nižší, protože transplantované kmenové buňky krve se v sklerosované kostní dřeni dobře neusadí. Kromě toho je léčba podávána pouze symptomaticky. V rané fázi se alfa interferon nebo hydroxymočovina používají k redukci počtu krevních destiček a leukocytů léky.
S pomocí thalidomidu a lenalidomidu - možná v kombinaci s predisolonem - se snižuje potřeba transfuzí způsobených anémií. Pokud je počet erytrocytů a destiček příliš nízký, mohou být v pozdní fázi přidány koncentráty červených nebo bílých krvinek (substituce erytrocytů nebo destiček). Koncentráty erytrocytů dodávají tělu vysoké množství železa.
To se hromadí v těle a může poškodit srdce a játra (sekundární hemochromatóza). Přebytečné železo může být vyloučeno pomocí speciálních léků. Ke stimulaci tvorby červených krvinek se používají také růstové faktory, jako je erytropoetin nebo, ve velmi vzácných případech, androgeny, jako je winobanin nebo metenol.
Pokud existuje zvýšené riziko trombózy v důsledku trombocytózy, používá se jako rezervní lék ASA (100 / dl) nebo anagrelid. Splenektomie (odstranění sleziny) se obvykle provádí v raných stádiích a pouze v případě symptomů mechanického vytlačení a hypersplenismu, protože ve slezině dochází k nahrazení krve. V pozdních stádiích může být indikována mírná forma záření ke snížení velikosti sleziny.
Zde najdete své léky
➔ Léky proti bolestiVýhled a předpověď
Prognóza osteomyelofibrózy závisí na mnoha faktorech, protože se velmi liší. To zahrnuje, zda se jedná o primární nebo sekundární onemocnění, nebo zda má patent další choroby.
U primární osteomyelofibrózy je třeba očekávat sníženou délku života. Očekává se, že přibližně 50 procent všech postižených lidí bude žít dalších pět let. Průměrná délka života je více než deset let u 20 procent všech pacientů. Vzácné onemocnění se však vyskytuje především u starších lidí. Mezi nejčastější příčiny úmrtí v souvislosti s osteomyelofibrózou patří kardiovaskulární selhání a infekce způsobené slabostí kostní dřeně. Někdy také dochází k agresivní akutní myeloidní leukémii. Prognóza však také závisí na genetickém defektu, který je základem onemocnění. Leukocytóza, leukopenie, neoangiogeneze, trombocytopenie a těžká anémie (anémie) jsou pro prognózu považovány za nepříznivé faktory.
Vzhledem k různým prognózám existuje zvláštní skóre rizika. Tím se rozlišuje mezi čtyřmi rizikovými skupinami pacientů. Hodnocení má rovněž dopad na terapeutická opatření. Věk nad 65 let a příznaky jako hubnutí, noční pocení a horečka jsou považovány za negativní faktory prognózy.
Trvalé léčení osteomyelofibrózy je možné pouze při alogenní transplantaci kostní dřeně. Vzhledem k vysokým rizikům se však provádí pouze u pacientů mladších 50 let.
prevence
Osteomyelofibróze nelze zabránit.
Následná péče
Ve většině případů osteomyelofibrózy mají postižení jedinci jen velmi málo a obvykle jen omezená přímá následná opatření. Z tohoto důvodu by osoby postižené tímto onemocněním měly konzultovat lékaře velmi brzy, aby v dalším průběhu nedošlo ke komplikacím nebo jiným stížnostem. Čím dříve je konzultován lékař, tím lepší bude další průběh nemoci.
Dotčení jedinci jsou většinou závislí na užívání různých léků. Vždy je třeba dbát na správné dávkování a pravidelný příjem, aby se příznaky správně a trvale zmírnily. Pravidelné kontroly u lékaře jsou také velmi užitečné a mohou zabránit dalším škodám.
Většina pacientů závisí na pomoci a podpoře svých rodin v jejich každodenním životě. Psychologická podpora má také pozitivní vliv na další průběh osteomyelofibrózy a může zabránit rozvoji deprese a dalších psychických potíží. Nemoc může také vést ke snížené délce života postižené osoby, přičemž další průběh do značné míry závisí na době diagnózy.
Můžete to udělat sami
Pozitivní přístup má kromě lékařského ošetření pozitivní vliv na další průběh nemoci. Konverzace s terapeutem jsou často užitečnou oporou, protože všímavost a klid jsou zprostředkovány v mnoha životních situacích.
Aby bylo možné účinně přizpůsobit terapii lékaři vašim vlastním potřebám, je vhodné si každý týden zaznamenat příznaky, jako je bolest, svědění, únava, úbytek na váze atd., A tyto poznámky zobrazit při příští návštěvě lékaře.
Fyzická aktivita přizpůsobená vašemu vlastnímu výkonu pomáhá snižovat stres, posiluje tělo a zlepšuje celkovou pohodu. Cestování může mít také tento účinek, ale postižené osoby musí vždy zajistit, aby byly zabaleny smysluplné lékařské dokumenty, aby lékaři na místě mohli případ v případě potřeby rychle přečíst. Kromě toho musí být nezbytné očkování provedeno včas, aby se zajistila přiměřená ochrana proti očkování.
Změna stravy spolu s odborníkem na výživu a ošetřujícím lékařem může snížit problémy, jako jsou anémie, únava a problémy s hmotností, a pokud je přizpůsobeno vašim vlastním potřebám, může výrazně zvýšit kvalitu života. To zahrnuje stravu bohatou na živiny, škroby a vitamíny, jakož i dostatečný příjem tekutin. Rozdělení snídaně, oběda a večeře na několik menších porcí a občerstvení, které se konzumují po celý den, umožňuje vyšší absorpci živin a tím i přibírání na váze, i když se rychle cítíte plně.


.jpg)


.jpg)



.jpg)






.jpg)
.jpg)

.jpg)