A anestetikum slouží k vytvoření stavu znecitlivění, aby bylo možné provádět chirurgická nebo diagnostická opatření. Termín zahrnuje mnoho látek, každá s jiným spektrem aktivity.
Co jsou anestetika?

Termín anestetikum je velmi obecný a používá se pro mnoho aktivních složek, které způsobují necitlivost lokálně nebo v celém těle. Pro lokální anestézii se používá lokální anestetikum. Používá se téměř výhradně k odstranění bolesti během operací nebo léčby bolesti.
Obsahuje analgetika jako jedinou skupinu účinných látek. Obecná anestetika se používá pro celkovou anestézii (celková anestézie). Obecná anestetika obsahují látky, které vypínají bolest, stejně jako látky, které vypínají vědomí, tlumí motorické schopnosti a inhibují vegetativní reakce. Skládají se tedy ze směsi hypnotik (prášky na spaní), analgetik (úlevy od bolesti) a relaxantů (pro uvolnění svalů).
Anestetika může být inhalována nebo injikována intravenózně. Vzhledem k velkému počtu obsažených látek neexistuje jednotný mechanismus účinku. Ačkoli anestetika používaná dnes lze popsat podle Meyer-Overtonovy korelace, základní předpoklady o mechanismu účinku jsou zastaralé.
Funkce, účinek a cíle
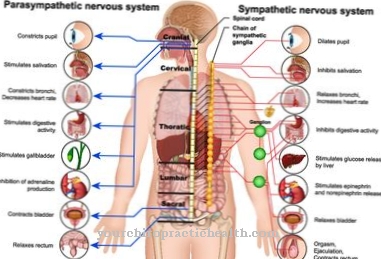
V zásadě existují dvě skupiny anestetik. Na jedné straně se jedná o drogy, které působí lokálně a na druhé straně ovlivňují celé tělo. Lokální anestetika musí být aplikována tak, aby se nemohly šířit po celém těle, ale aby zůstaly na svém místě. Po injekci se proto nesmí dostat do krevního řečiště.
Kromě injekce může být také použit ve formě gelů, mastí, sprejů nebo omítek. Všechna lokální anestetika obsahují jako aktivní složky aminoamidy nebo aminoestery. Tyto látky rozvíjejí svůj účinek blokováním sodíkových kanálů na membránách nervových buněk. Přitom brání přenosu podnětů a tento bod znecitliví. Na rozdíl od lokálních anestetik je užívání omamných látek spojeno s většími výzvami. Anestetika se vždy skládá ze směsi několika látek, které mají velmi odlišné účinky.
Tablety na spaní, látky pro zmírnění bolesti a látky uvolňující svaly musí být vzájemně účinně kombinovány. Kombinace účinných látek by měla být zvolena tak, aby mezi jednotlivými látkami neexistovaly nežádoucí křížové reakce. Před použitím anestetika musí anestetik nejprve provést předoperační posouzení individuálního rizika pomocí tzv. Klasifikace rizika ASA. Podle klasifikace rizika ASA je perioperační riziko rozděleno do šesti stupňů závažnosti. Složení narkotika je pak založeno na tomto hodnocení. Anesteziolog musí také rozhodnout, jak by měla být zahájena anestézie.
Existují dva způsoby, jak toho dosáhnout. K vyvolání anestézie může dojít buď inhalací nebo injekcí. To také záleží na různých faktorech. Pro obě formy indukce anestézie se používají různé aktivní složky. K inhalaci se používají plynná anestetika, jako je isofluran nebo sevofluran. Během intubace musí být také použity relaxanty pro uvolnění svalů. Indukce anestézie intravenózní injekcí vyžaduje rozpustné látky, jako je ketamin. Podle současných znalostí je způsob účinku různých látek založen na jejich komplexní interakci s receptory a iontovými kanály.
Klíčovou roli hrají receptory GABA, NMDA a opioidy. Jak anestetika působí na receptory, je v současné době předmětem výzkumu. V minulosti Meyer-Obertonova hypotéza předpokládala, že inhalační anestetika měla nespecifický účinek na lipidové složky centrálního nervového systému. Ačkoli účinek anestetik lze ještě popsat pomocí tzv. Meyerovy-Overtoneovy korelace, nelze tuto hypotézu nadále bezvýhradně udržovat. Není však vyloučeno.
Zde najdete své léky
➔ Léky proti bolestiRizika, vedlejší účinky a nebezpečí
Při použití lokálních anestetik a anestetik se mohou objevit vedlejší účinky a komplikace. Pokud se velké množství této látky dostane do krve pomocí nepovšimnuté nitrožilní injekce lokálních anestetik, tělo se otráví, což může vést k fatálnímu oběhovému kolapsu. Kromě toho mohou lokální anestetika typu esteru někdy způsobit alergie. To by mělo být objasněno před jejich použitím.
Provedení anestézie však představuje pro lékaře větší výzvy. Z tohoto důvodu může být prováděna pouze za přítomnosti speciálně vyškoleného anesteziologa. Nejprve je důležité pacienta plně informovat o anestezii a jejích možných účincích. Pro hodnocení rizik jsou do hodnocení zahrnuta obecná chirurgická rizika, problémy s provedením anestézie a předchozí onemocnění pacienta. Měl by být stanoven status ASA (klasifikace rizika ASA). Při hodnocení rizik jsou zvláště důležité pokročilý věk a možné další nemoci pacienta.
Úmrtnost specificky vyvolaná anestetickými postupy však hraje celkově pouze podřízenou roli. Dnes je mezi 0,001 a 0,014 procenty. Během anestezie musí být hlavní pozornost zaměřena na sledování dýchání. Hlavní příčiny úmrtnosti na anestezii jsou v případě dýchacích potíží, nesprávných akcí s kardiovaskulárními problémy, nedostatečné anesteziologické péče nebo nesprávného podávání léků. Hlavní výzvou je však správa dýchacích cest.
Pokud i přes všechna přijatá opatření nemůže být pacientovi dodán kyslík, musí být dýchací trakt otevřen jako poslední možnost. Problémy mohou nastat při pronikání cizích těles do dýchacích cest, akutním zúžení průdušek nebo křečích svalů hrtanu. Kardiovaskulární poruchy, intraoperační bdělost, alergické reakce nebo maligní hypertermie se mohou objevit také jako další komplikace způsobené anestézií. I po operaci může použití anestetik stále způsobit nevolnost, zvracení, pooperační třes nebo poruchy kognitivních funkcí mozku.









.jpg)



.jpg)