Intolerance Rh, také hovorové Nesnášenlivost krevních skupin postihuje především těhotné ženy a jejich nenarozené děti v druhém těhotenství. Faktor rhesus v mateřské krvi se neshoduje s faktorem nenarozeného dítěte v případě nesnášenlivosti rhesus, což může vést k vážným zdravotním komplikacím pro dítě. Při pravidelných kontrolách v těhotenství gynekolog kontroluje riziko pro matku a dítě na základě krevního obrazu matky a pomocí ultrazvukového vyšetření. Jako preventivní opatření může být zahájena léčba proti možné existující nesnášenlivosti rhesus.
Co je to nesnášenlivost rhesus?

Intolerance rhesus (Morbus haemolyticus) může nastat dvěma způsoby: u prvního dítěte při kontaktu s matkou krví, ve druhém prostřednictvím skutečnosti, že imunitní systém matky rozpoznává určité charakteristiky krevních skupin nebo faktory Thesus v krvi dítěte jako nekompatibilní během těhotenství.
© zanna26 - stock.adobe.com
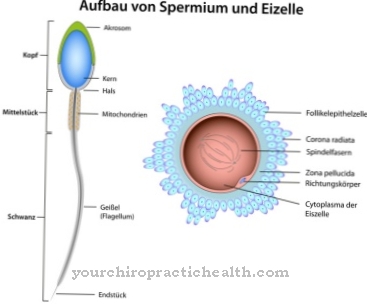
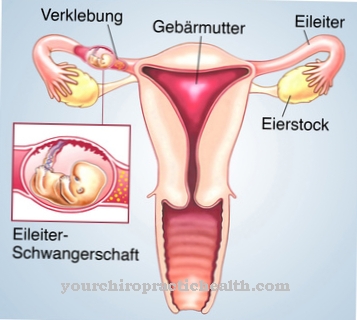
Tak jako Intolerance Rh je nesnášenlivost krevních skupin těhotné ženy a jejího nenarozeného dítěte, která souvisí s faktorem Rh. To může být buď pozitivní nebo negativní.
Netolerance rhesus, která je nebezpečná pro nenarozené dítě, se vyskytuje pouze v druhém těhotenství ženy. Předpokladem netolerance Rhesus je, že matka má ve své krvi negativní faktor Rh (Rh negativní). Na druhé straně nenarozené dítě a jeho otec byly pozitivní na rhesus.
Faktor rhesus kolem 15 až 20 procent Evropanů je negativní, zatímco všichni ostatní jsou pozitivní na rhesus. Vzhledem k různým faktorům Rh matky a nenarozeného dítěte imunitní systém ženy reaguje na červené krvinky dítěte ve druhém těhotenství, které se nazývá Rh intolerance.
příčiny
A Intolerance Rh ve druhém těhotenství nastává, když je krevní kontakt mezi matkou negativní na rhesus a dítětem pozitivním na rhesus během narození prvního dítěte.
V této konstelaci musí být otec pozitivní na rhesus. V důsledku tohoto kontaktu s krví se v mateřské krvi vyvíjejí protilátky proti pozitivnímu Rh faktoru dítěte, což může vést k závažným zdravotním problémům dítěte.
Pokud již těhotná žena podstoupila potrat nebo dostala krevní transfuzi, je třeba během prvního těhotenství postupovat opatrně proti nesnášenlivosti Rhesus, protože již mohou vznikat protilátky.
V těchto případech jsou ženy negativní na rhesus léčeny profylakticky proti intoleranci rhesus během prvního těhotenství.
Příznaky, onemocnění a příznaky
Intolerance rhesus (Morbus haemolyticus) může nastat dvěma způsoby: u prvního dítěte při kontaktu s matkou krví, ve druhém prostřednictvím skutečnosti, že imunitní systém matky rozpoznává určité charakteristiky krevních skupin nebo faktory Thesus v krvi dítěte jako nekompatibilní během těhotenství. Příznaky jsou v obou případech identické.
Jedním z hlavních příznaků netolerance rhesus je anémie. To je indikováno příznaky, jako je znatelně bledá kůže nebo nedostatek kyslíku v organismu dítěte. Příčinou je nízký počet červených krvinek. Červené krvinky jsou jednotky, které mohou absorbovat a přenášet kyslík.
Orgány jako játra nebo slezina se mohou zvětšit kvůli zvýšené tvorbě krve. Ten se snaží kompenzovat anémii. Rostoucí rozklad krevních buněk může vést ke zvýšenému uvolňování bilirubinu do krve novorozence. To lze vidět u klasických příznaků žloutenky u novorozenců.
Lékařské ošetření musí začít nejpozději v této fázi. Je to proto, že pokračující vzestup bilirubinu může vést k usazování bilirubinu v mozku dítěte. Těžká anémie může mít za následek trvalé příznaky, jako jsou vývojové bloky u dětí nebo problémy se sluchem.
Intolerance rhesus, která často končí fatálně, hydrops fetalis, je indikována zadržováním vody v těle dítěte. Tyto příznaky často končí fatálně před narozením.
Diagnóza a průběh
A Intolerance Rh je stanovena analýzou krevního typu a faktoru Rhesus v mateřské krvi na začátku těhotenství ženy. Toto vyšetření je součástí obvyklé prenatální péče, kterou gynekolog provádí.
Kromě toho gynekolog řídí pomocí ultrazvukového vyšetření nenarozené dítě. V nich může rozpoznat abnormality, jako je otok nebo hydrops fetalis, které lze vysledovat až k netoleranci rhesus. Pokud žena s negativním výskytem rhesus již vytvořila protilátky v krvi v důsledku předchozího těhotenství, krevní transfúze nebo potratu, je nezbytná včasná léčba nesnášenlivosti rhesus.
Jinak může dojít k vážnému poškození dítěte, jako je anémie, poškození mozku nebo zadržování vody. Při včasném ošetření existuje malé riziko trvalého poškození dítěte v důsledku netolerance rhesus.
Komplikace
V moderní medicíně jsou komplikace z důvodu netolerance rhesus vzácné díky komplexní preventivní péči a profylaxi. Musí být zacházeno s nesnášenlivostí rhesus, jinak je ohrožen život dítěte. Když se protilátky dostanou do krevního oběhu dítěte přes matku, připojí se na červené krvinky dítěte a zničí je. Počet červených krvinek je snížen a způsobuje u dítěte anémii (hemolytická anémie).
Výsledný nedostatek kyslíku v těle nenarozeného dítěte může vést k vývojovým poruchám a poškození orgánů. Se zvyšujícím se rozpadem červených krvinek se kostní dřeň, játra a slezina pokoušejí vyrovnat se ztrátou a tím napučet. To vede k přetížení jater, otok narušuje průtok krve a voda vytéká z krve do tělesné tkáně dítěte. Tato akumulace tekutiny je viditelná na ultrazvuku. Pokud se dítě neléčí, může zemřít v lůně.
Po porodu existuje v důsledku anémie riziko nedostatku kyslíku. Kromě toho to může vést k nadměrné žloutence, která musí být léčena tak, aby se produkty rozkladu nevytvářely v mozku a nezpůsobovaly závažné neurologické poškození. Pokud tuto těžkou žloutenku nezašetřují lékaři náležitě, je život dítěte v akutním nebezpečí.
Kdy byste měli jít k lékaři?
Nejčasnějším případem, kdy lékař zasáhne, je případ, kdy matka, která má být otěhotněna, nevytváří protilátky během druhého těhotenství. V tomto případě se k prevenci nesnášenlivosti rhesus používá profylaxe rhesus mezi 28. a 30. týdnem těhotenství.
V rámci lékařské profylaxe nastávající matka v 28.-30 V týdnu těhotenství a do 72 hodin po narození byly injikovány anti-D imunoglobiny nebo protilátky. V důsledku toho se zničí krevní buňky pozitivní na rhesus, které jsou v mateřském oběhu. Tímto profylaktickým opatřením nenarozené dítě neutrpí žádnou újmu, protože protilátky se rychle rozkládají. Je zajištěno pouze to, že mateřský organismus neprodukuje žádné protilátky.
Pokud novorozenec nesnáší Rh, závisí to na závažnosti tohoto jevu. Ve většině případů je lékařské ošetření nevyhnutelné, protože vede k anémii a žloutence. V mírnějším případě intolerance rhesus může stačit fototerapie s modrým světlem. Účinkem je, že molekuly bilirubinu mohou být rozloženy a vyloučeny. Pokud k tomu nedojde, může novorozenec utrpět poškození mozku.
V závažném případě nesnášenlivosti rhesus to nepůjde bez krevních transfuzí. V takových případech mohou být během těhotenství nutné transfuze. Dnes, díky lékařským pokrokům, se dá něco udělat, aby oba přežili.
léčba
Léčba Intolerance Rh se koná během prvního těhotenství. V 28. týdnu těhotenství dostává nastávající matka s negativním faktorem Rhesus preventivní protilátky proti faktoru Rhesus, které zabraňují rozvoji intolerance Rh.
Tyto anti-D imunoglobuliny, tj. Protilátky, jsou podávány znovu do tří dnů od narození Rh-pozitivního dítěte. Toto opakované podávání vylučuje jakékoli riziko pro dítě při nesnášenlivosti rhesus v dalším těhotenství.
Aby se vyloučilo riziko nesnášenlivosti rhesus, provádí se v mateřské krvi během těhotenství také screeningový test protilátek. Pokud se zde vyskytnou abnormality, lze včasně reagovat, aby se vyloučila nesnášenlivost rhesus a minimalizovala rizika pro nenarozené dítě.
Pokud se vyskytnou komplikace, mohou se důsledky pro novorozence lišit. Pokud je nesnášenlivost rhesus mírná, postačuje obvykle fototerapie nebo krevní transfuze pro novorozence. U těžkých forem, jako je hydrops fetalis, musí být novorozené dítě ošetřeno v intenzivní péči, aby bylo zajištěno přežití i přes nesnášenlivost rhesus.
prevence
Do jednoho Intolerance Rh Aby se tomu zabránilo, je nezbytné, aby těhotné ženy pravidelně prováděly gynekologické vyšetření. Krevní testy matky a ultrazvukové kontroly nenarozeného dítěte mohou téměř vyloučit riziko nesnášenlivosti rhesus.
Následná péče
V případě nesnášenlivosti rhesus nejsou obvykle možná žádná zvláštní ani přímá následná opatření, a někdy to ani není nutné. Postižené osoby by si měly vyžádat diagnózu v rané fázi a zahájit léčbu, aby při dalším průběhu nemoci nevznikaly komplikace nebo jiné stížnosti. Čím dříve je nesnášenlivost rhesus rozpoznána, tím lepší bude další průběh nemoci.
Při prvních příznacích a příznacích onemocnění se proto poraďte s lékařem. Léčba je obvykle nezbytná až po narození dítěte. Před narozením a během těhotenství jsou však velmi důležité další vyšetření a pravidelné kontroly u lékaře. Děti jsou závislé na příjmu různých drog.
To výrazně zmírňuje příznaky a zabraňuje komplikacím. Někdy jsou rodiče závislí na podpoře a také na pomoci přátel a rodiny. To může zabránit rozvoji deprese a dalších psychických poruch. Další průběh intolerance rhesus závisí do značné míry na době diagnózy, i když délka onemocnění postižené osoby se nemocí obvykle nesnižuje.
Můžete to udělat sami
Pokud trpíte nesnášenlivostí rhesus, je nezbytné vyhledat lékařskou pomoc. Možnosti, které mají lékaři k dispozici, jsou záchrana života, když je organismus netolerantní. Jinak existuje riziko předčasné smrti matky nebo dítěte. V těžkých případech a v případě odmítnutí léčby může matka a dítě zemřít.
Alternativní léčebné metody nebo domácí léky v této oblasti nefungují. Protože se jedná o problém a nekompatibilitu krevních skupin, je podávání léků povinné. Proto by v případě stávajícího těhotenství měla být vyhledána a udržována spolupráce s lékařem. Jakmile se objeví první nesrovnalosti, malátnost nebo vágní pocit nemoci, je třeba vyhledat konzultaci s lékařem. To je jediný způsob, jak zajistit, aby byla nezbytná opatření a zdravotní kontroly zahájena v rané fázi.
Neexistují žádné jiné přístupy, které by spadaly do oblasti svépomoc v případě netolerance rhesus. Pokud těhotná žena dodržuje možnosti léčby, je dnes obtížné očekávat komplikace nebo vedlejší účinky. Díky lékařským možnostem může dnes matka i dítě přežít.

.jpg)


.jpg)
.jpg)









.jpg)