V eozinofilní granulomatóza s polyangiitidou Objevuje se granulomatózní zánět malých krevních cév. Tkáň prochází eozinofilními granulocyty.
Co je eozinofilní granulomatóza s polyangiitidou?
© Tanja Esser - stock.adobe.com
V dřívějších dobách byla eozinofilní granulomatóza s polyangiitidou (EGPA) také jako Churg-Straussův syndrom (CSS) známé. Jako jmenovci sloužili patologové Jakob Churg (1910-2005) a Lotte Strauss (1913-1985). V současnosti se však onemocnění nazývá eozinofilní granulomatóza s polyangiitidou nebo krátce EGPA.
Eozinofilní granulomatóza s polyangiitidou (zánět krevních cév) je vzácné onemocnění, které je jedním z vasculitidů spojených s ANCA (AAV). ANCA je zkratka pro anti-neutrofilní cytoplazmatické protilátky. Vaskulitida spojená s ANCA je systémové onemocnění, které může postihnout téměř jakýkoli orgán.
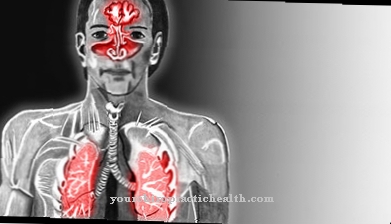
Typickým rysem EGPA je postižení plic, které je patrné z příznaků astmatu. V rámci eozinofilní granulomatózy s polyangiitidou dochází k granulomatóznímu (granulatvornému) zánětu malých a středních krevních cév. Tkáň je infiltrována eozinofily (zánětlivými buňkami), což je podskupina bílých krvinek.
K zánětu krevních cév dochází proto jako imunitní reakce. U žen je EGPA dvakrát vyšší než u mužů. Ve většině případů se nemoc projevuje ve věku 40 až 50 let. Incidence je jeden až dva nové případy na milion obyvatel každý rok.
příčiny
To, co způsobuje eozinofilní granulomatózu s polyangiitidou, není dosud známo. Různí lékaři mají podezření, že je způsobena poruchou vlastního obranného systému těla. Zdá se, že alergické predispozice hrají zvláštní roli.
EGPA je zvláště běžný u lidí, kteří trpí bronchiálním astmatem nebo jinými alergiemi. Kromě toho je užívání určitých léků, jako je montelukast, považováno za rizikový faktor pro rozvoj Churg-Straussova syndromu. Pozoruhodnou skutečností je skutečnost, že poškození krevních cév je způsobeno protilátkami IgE. Kromě toho onemocnění vždy začíná v dýchacích cestách, což naznačuje imunitní komplexní onemocnění.
Příznaky, onemocnění a příznaky
Příznaky eozinofilní granulomatózy s polyangiitidou se objevují v několika fázích. Chronická respirační onemocnění se vyvíjejí na začátku EGPA. Může to být astma, alergický rýma (rýma) nebo sinusová infekce.
Zatímco v nose je erodovaná nosní přepážka, v dutinách se vyskytují polypy. Bronchiální astma se také objevuje později. Ve druhé fázi EGPA dochází k eozinofilii krve a tkání. Skutečné systémové onemocnění se projeví pouze tehdy, když se v malých krevních cévách objeví vaskulitida.
Ve většině případů je doprovázena extravaskulárními granulomy nebo hypereosinofilií. Dosud nebylo možné objasnit, které faktory způsobují různé fáze onemocnění. Protože se eozinofilní granulomatóza s polyangiitidou může vyskytovat ve všech orgánech, je ovlivněn také gastrointestinální trakt.
To je patrné prostřednictvím kolických příznaků, průjmu, nevolnosti a zvracení. Kromě toho je možný zánět koronárních tepen nebo srdečního svalu, což může vést k srdeční nedostatečnosti nebo dokonce k infarktu. Není neobvyklé, že dochází k poškození jednotlivých nervů, které je doprovázeno ostrou bolestí, necitlivostí a ochrnutím.
Pokud se jedná o pokožku, povede to ke krvácení, bolestem vředů nebo vředům. Další možné dočasné příznaky jsou horečka, mírná pneumonie, únava a ztráta hmotnosti.
Diagnóza a průběh
První podezření na eozinofilní granulomatózu s polyangiitidou vzniká u pacientů s astmatem, pokud trpí jinými příznaky, jako je poškození nervů nebo srdeční problémy. K zajištění diagnózy se odebírají vzorky tkáně ze srdeční oblasti, nervu nebo postižených oblastí kůže.
Vaskulitida může být identifikována typickým složením zánětlivých buněk. Krevní test odhalí zvýšené hodnoty eozinofilních granulocytů, což je typický nález. Další indikací je akumulace IgE protilátek. Lze je nalézt u přibližně 40 procent všech pacientů.
Zobrazovací metody, jako je rentgenové vyšetření, počítačová tomografie (CT) nebo magnetická rezonance (MRI), se používají k diagnostice ložisek nemoci v paranasálních dutinách, plicích nebo srdci, které nejsou viditelné. V posledních letech se díky imunosupresivní léčbě významně zlepšila délka života pacientů s EGPA.
Recidivy jsou však běžné, je tedy nutné důsledné monitorování. Při optimální léčbě je pětileté přežití více než 80 procent. Někteří pacienti však umírají na infarkt nebo na srdeční selhání.
Komplikace
Nemoc zpravidla způsobuje příznaky a komplikace v dýchacích cestách. Pacient může také trpět záněty v nose a dutinách, které komplikují každodenní život a snižují jeho kvalitu. Polypy se také často vyvíjejí, což ztěžuje dýchání.
Vzhledem ke sníženému přísunu kyslíku již nelze provádět namáhavé činnosti a postižená osoba může ztratit vědomí. Poškozeny jsou také srdce a gastrointestinální trakt, což může vést k srdečnímu selhání. V nejhorším případě to může vést k infarktu a nakonec ke smrti. Obecný pocit nemoci také vede k horečce a ztrátě chuti k jídlu, což může vést k hubnutí. V mnoha případech se také vyskytne pneumonie.
Léčba je obvykle kauzální pomocí antibiotik a je úspěšná již po několika dnech. Včasné ošetření je však nezbytné, aby se zabránilo následným poškozením a dalším komplikacím. Neexistuje zkrácená délka života. Komplikace mohou nastat, pokud dojde k relapsu a pacient onemocní onemocněním znovu.
Kdy byste měli jít k lékaři?
Pokud se objeví poruchy dýchání, je třeba zahájit lékařské vyšetření. Pokud dojde k přerušení dýchání, dušnosti nebo přerušení dýchání, existuje důvod k obavám. Je nutná návštěva lékaře, protože přetrvávající nedostatek kyslíku v organismu ohrožuje život ohrožující stav. Může dojít k selhání orgánů, které je spojeno s nenapravitelnými a celoživotními škodami.
Dojde-li k poruchám spánku se současnou dušností, je třeba lékaře co nejdříve. Máte-li vysoký krevní tlak, problémy se srdečním rytmem, bušení srdce, poruchy koncentrace nebo deficity pozornosti, měl by být konzultován lékař. Stížnosti na sinus musí být vyšetřeny a ošetřeny, jakmile přetrvávají několik dní nebo se zvýší jejich intenzita.
Pokud máte příznaky žaludku nebo střev, je nutná návštěva lékaře. Pokud se opakovaně objeví nauzea, zvracení nebo průjem, měl by být konzultován lékař. V případě bolesti, křečí nebo ochrnutí na celém těle je třeba co nejdříve vyhledat lékaře.
V těžkých případech, pokud se neléčí, hrozí komatózní stav. Necitlivost končetin je považována za neobvyklou a měla by být také hodnocena lékařsky. Pokud se objeví vředy, otoky nebo celkový pocit nemoci, je nutná návštěva lékaře. V případě nežádoucího hubnutí, přetrvávajícího vyčerpání nebo pocitu fyzické slabosti by mělo být zahájeno lékařské vyšetření.
Lékaři a terapeuti ve vaší oblasti
Léčba a terapie
V časných stádiích eozinofilní granulomatózy s polyangiitidou se pacientovi podávají antibiotika, jako je trimethoprim nebo sulfamethoxazol. Protizánětlivé kortikosteroidy se navíc podávají v nízkých dávkách, což vede ke zlepšení u dvou třetin všech pacientů.
V pokročilém stádiu dostávají pacienti kortikosteroidy imunosupresiva. Pokud je průběh onemocnění závažný, považuje se léčba kortikosteroidním šokem za slibnou. Vysoké dávky kortikosteroidů jsou podávány ve formě infuze během několika dnů. Imunoglobuliny mohou být také použity, pokud tato léčba není úspěšná.
Pokud lze zánět zastavit podáváním léku, dávka kortizonu se postupně snižuje na nejnižší možnou dávku. Tímto způsobem může být EGPA u většiny pacientů trvale potlačena.
Výhled a předpověď
Prognóza pro eozinofilní granulomatózu s polyangiitidou - dříve známou také jako Churg-Straussův syndrom - se dramaticky liší. Prognóza je horší, čím více je touto chorobou postiženo více orgánů. Problém je v tom, že toto onemocnění může postihnout prakticky každého, většinou uprostřed života.
Toto onemocnění je popsáno zánětlivými krevními cévami. Ovlivněny jsou pouze malé a středně velké lodě, ale jich je mnoho. Vedou k orgánům a zásobují je krví a živinami. Pokud jsou eozinofilní granulomatózy a polyangiitidy ovlivněny životně důležité orgány, jako je srdce a mozek, ledviny nebo nervy, stává se obtížným.
Prognóza je bez léčby velmi špatná. Často se zlepšuje s lékařským ošetřením, ale pouze s těžkými léky. Často se používají kortikosteroidy nebo imunosupresiva, jako je azathioprin, methotrexát nebo cyklofosfamid.
Prognóza eozinofilní granulomatózy a polyangiitidy se však dále zhoršuje, pokud se tyto léky musí užívat po dlouhou dobu. Takové přípravky mají obvykle závažné vedlejší účinky. Ty ještě více oslabují již poškozený organismus. Pokud lze lék zastavit pomalu, protože se stav zlepšuje, prognóza se také zlepší.
Bohužel se příznaky často vracejí. To může být horší od prvního vypuknutí choroby.
prevence
Nejsou známa preventivní opatření proti eozinofilní granulomatóze s polyangiitidou. Příčiny nemoci tedy ještě nebyly určeny.
Následná péče
Zpravidla neexistují pro osoby postižené touto chorobou žádná zvláštní ani přímá opatření a možnosti následné péče. Včasná diagnóza a detekce onemocnění je primárně důležitá, aby bylo možné se vyhnout dalším kompilacím. Čím dříve je nemoc detekována, tím lepší bude další průběh.
Nelze také léčit samostatně, takže postižená osoba je rozhodně závislá na lékaři. Symptomy lze zmírnit pouze při řádném lékařském ošetření. Toto onemocnění se obvykle léčí pomocí léků. Dotčená osoba je závislá na správném dávkování a také na pravidelném příjmu léků, aby zmírnila příznaky.
Pokud je něco nejasné nebo máte-li jakékoli dotazy, měl by být vždy konzultován lékař. Měli by být také kontaktováni, pokud existují nežádoucí vedlejší účinky, které mají negativní dopad na kvalitu života dotyčné osoby. V mnoha případech může být také užitečný kontakt s dalšími lidmi zasaženými touto nemocí, protože není neobvyklé, že se budou vyměňovat informace. Většinou se touto nemocí nesnižuje délka života postižené osoby.
Můžete to udělat sami
Aby se zbytečně nezatěžovalo dýchací cesty, je třeba se vyhnout konzumaci nikotinu. Stejně tak by neměly být navštěvovány žádné místnosti, ve kterých je ve vzduchu kouření nebo jiné znečišťující látky. Aby se zabránilo dalšímu podráždění gastrointestinálního traktu, neměly by být konzumovány žádné toxiny, jako je alkohol.
Kromě toho by měla být dodržována zdravá strava a je třeba se vyhnout hubnutí. Dostatek vitamínů a vlákniny podporuje proces regenerace a zabraňuje nedostatečnému zásobování. Pokud je to možné, je třeba se vyhnout příjmu uhlohydrátů, živočišných tuků nebo olivového oleje, protože ztěžují trávicí proces. Tělu je třeba dostat dostatek tekutin každý den, aby se zabránilo dehydrataci.
I přes únavu a vyčerpání je důležité, aby byl pacient pravidelně na čerstvém vzduchu a dostatečně aktivní. Pro posílení pohody by měly být prováděny činnosti, které podporují radost ze života.
Výměna s lidmi z bezprostředního prostředí také pomáhá zvládat výzvy každodenního života. Pro snížení stresu je vhodné, aby pacient používal relaxační techniky, jako je jóga nebo meditace. Tělo potřebuje dostatečný přísun tepla. Proto nedoporučujeme průvan nebo nosit příliš tenké oblečení.

.jpg)
.jpg)






.jpg)